O estágio primário da sífilis, quando ocorre a formação de chancres, na ausência de terapia adequada, é seguido pela sífilis secundária. Desenvolve-se 2 a 3 meses após os treponemas pálidos entrarem nos fluidos corporais.
Conteúdo material:
O que é sífilis secundária
A sífilis secundária é uma doença sexualmente transmissível, quando todos os tecidos e órgãos do corpo humano são afetados. Os agentes causadores da doença se espalham pelos órgãos internos, linfonodos e sistema nervoso e os afetam. A infecção ocorre com mais frequência por contato sexual e, em casos raros, pelo uso doméstico dos itens de higiene pessoal de um paciente por um longo tempo. A doença se desenvolve sistemicamente.
A duração da doença atinge 2 a 5 anos.
Sinais e sintomas da doença
Na superfície da epiderme e membranas mucosas do paciente, geralmente aparecem erupções cutâneas de vários tipos.
Sinais de sífilis secundária se assemelham ao estado da gripe:
- ataques de enxaqueca;
- dores no corpo;
- febre.
Sintomas comuns da sífilis secundária:
- queda de cabelo na cabeça;
- a manifestação de manchas descoloridas no pescoço ou no peito, seu diâmetro atinge 0,3-1 cm e é cercado por uma borda escura;
- voz rouca devido a danos nos ligamentos;
- descamação da superfície da pele.
As erupções resultantes resultantes tendem a desaparecer sem cicatrizes e atrofia.
Rash
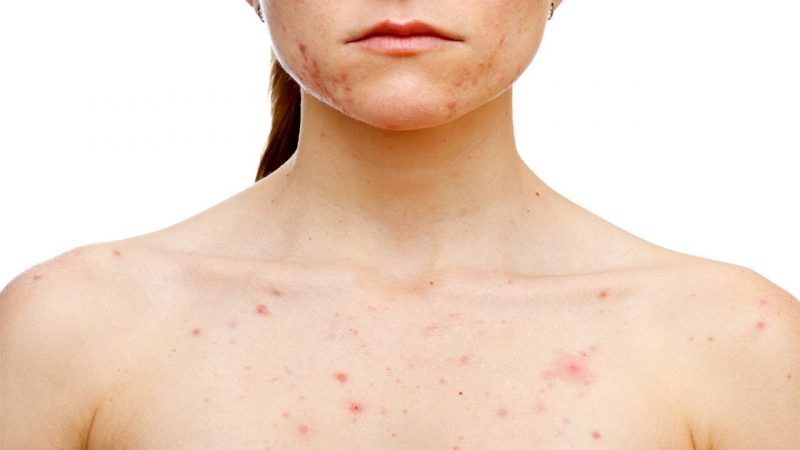
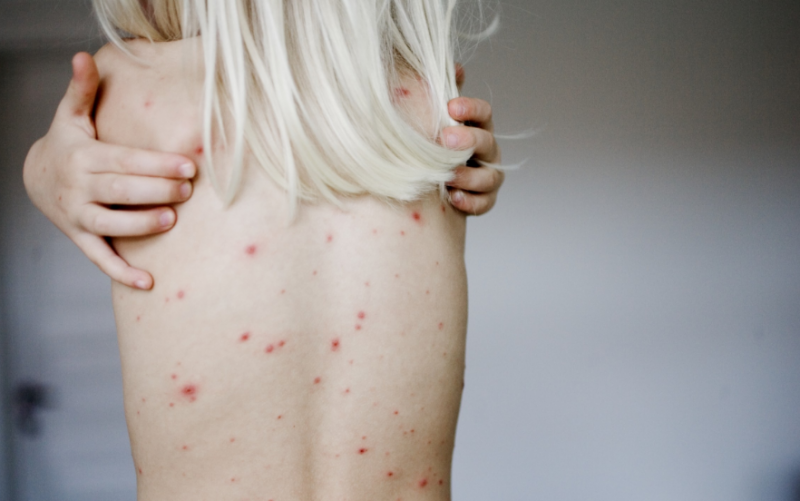
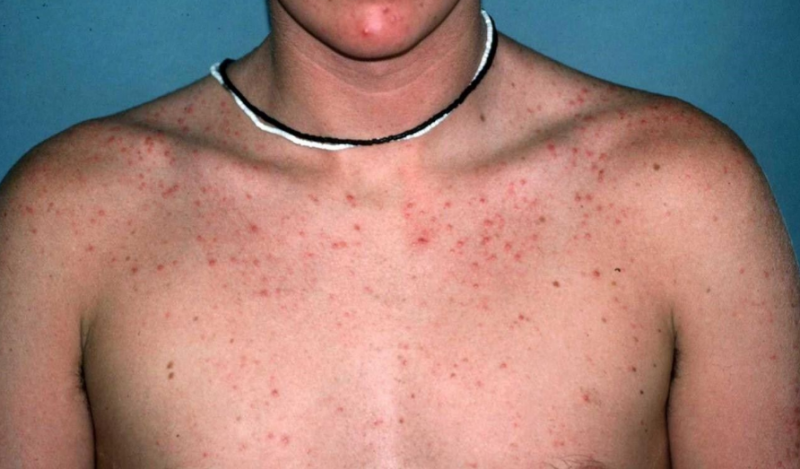
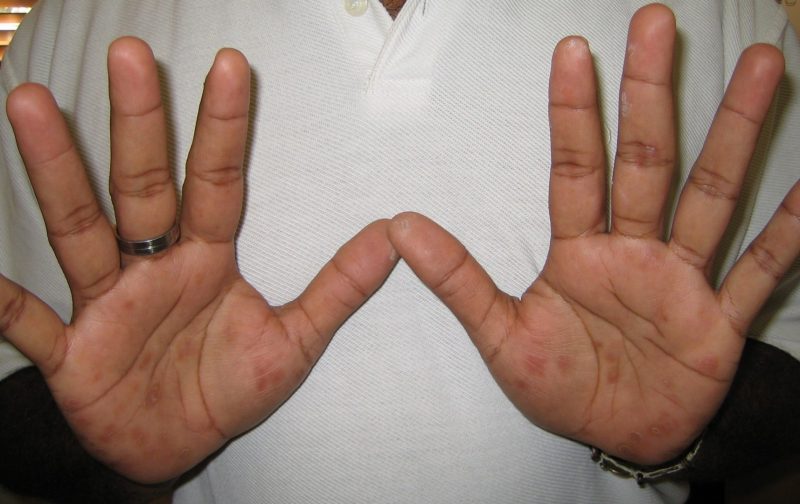
O principal sintoma da sífilis secundária é uma erupção cutânea que surgiu e se espalhou por toda a superfície do corpo, inclusive nas palmas das mãos e plantas dos pés.
Basicamente, uma erupção cor de rosa aparece na forma de manchas rosa ou vermelhas - razole. Observa-se em 75 - 80% das vítimas de sífilis. Pode desaparecer sem tratamento após 3 a 6 semanas após a manifestação.Ocorre devido a uma violação da integridade dos vasos sanguíneos.
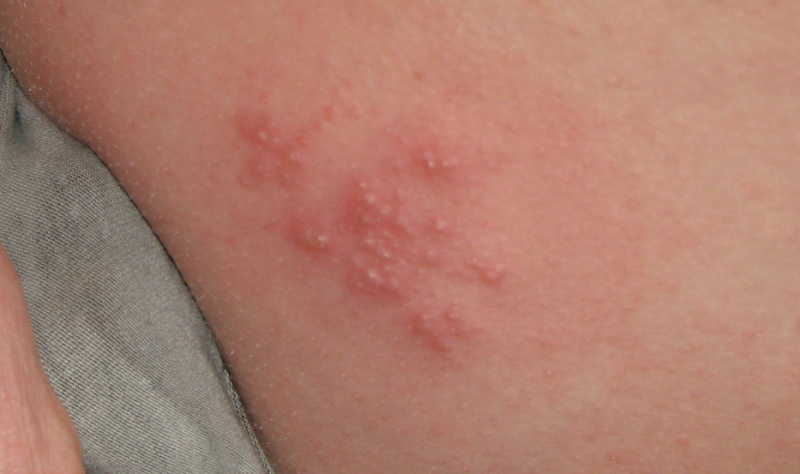
Sífilis papular
Uma erupção cutânea papular, ou nodular, também pode ocorrer nesta fase da doença. É representado por nódulos (pápulas), que às vezes são combinados com manchas já descritas. Eles se espalham na superfície da pele, cavidade oral, faringe, laringe, aparecem nas gengivas, lábios, língua.
Existem vários tipos de erupção cutânea, dependendo do tamanho:
- lenticular;
- leitoso;
- tipo moeda;
- em forma de placa.
As pápulas podem crescer e se fundir.
Pustular
A sífilis pustular geralmente se desenvolve simultaneamente com a nodular. Às vezes é uma erupção cutânea monomórfica. Pústulas na forma de elementos pustulares se desenvolvem uma segunda vez pela desintegração da pápula no meio. Há um aumento na cobertura epidérmica das pústulas. No final do processo, uma cavidade contendo pus aparece.
Esse tipo de doença não é comum, principalmente em pessoas com outras doenças graves ou com imunidade enfraquecida. Essas pessoas incluem viciados em drogas, alcoólatras, pessoas desnutridas ou com deficiência de hipo e vitamina.
A sífilis pustular acontece:
- acne;
- marcado com marcação;
- impetigioso;
- ectimatoso;
- rupia sifilítica.
A patologia é acompanhada por um aumento da temperatura corporal. Com erupções cutâneas, ocorre a destruição do tecido.
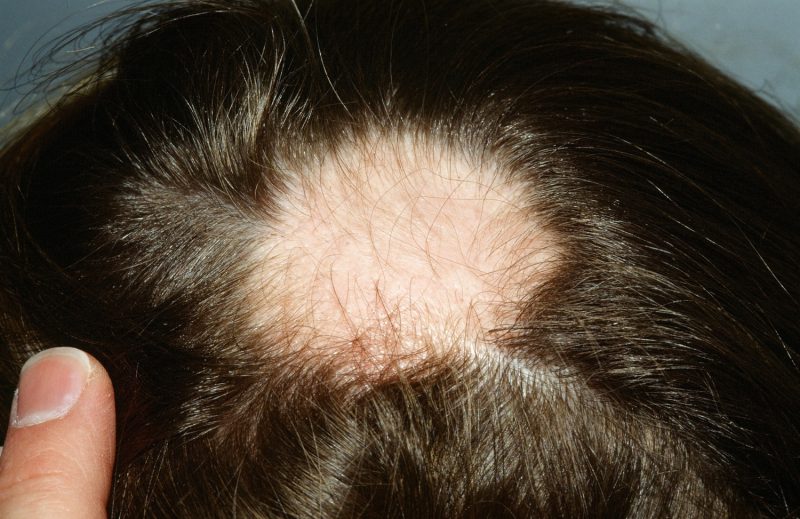
Alopecia
A alopecia sifilítica é uma grande perda de cabelo. Mais frequentemente, começa a aparecer 6 meses após a descoberta dos primeiros sinais da doença. A alopecia ocorre devido a intoxicação e uma derrota acentuada dos sistemas endócrino e nervoso, sob a influência de infecção.
Na medicina, três tipos principais de alopecia são distinguidos:
- Foco pequeno. Pequenas manchas carecas aparecem na cabeça em uma ordem caótica, não interconectadas. Os cabelos caem parcialmente, mas não completamente. Visualmente, esta imagem lembra um chapéu de pele comido por traças.
- Difusa. Aparece, começando pelos templos, espalhando-se gradualmente por toda a cabeça. A perda de cabelo não parece típica de sífilis; o médico "a olho" não poderá determinar imediatamente a causa corretamente.
- Misto. É uma combinação de pequenas alopecia focal e difusa. Este tipo de calvície se espalha muito rapidamente. O cabelo não volta a crescer antes de 1 a 2 meses após a reabsorção do infiltrado.
Métodos de diagnóstico
Os dermatologistas conduzem métodos modernos de diagnóstico laboratorial altamente sensíveis e específicos:
- Direto. Eles visam identificar patógenos ou seu material genético nos focos afetados.
- Indireto. Contribuir para a detecção de anticorpos contra patógenos no sangue.
Métodos de pesquisa direta:
- TPM - realização de microscopia no campo escuro de um microscópio;
- UIF - uso de imunofluorescência direta para identificar amostras de lesões na boca ou outros focos;
- PCR - reação em cadeia da polimerase.
Os testes sorológicos indiretos são não treponêmicos e treponêmicos. O primeiro (NTT) inclui:
- uma reação baseada em microprecipitação com plasma e soro inativado (RMP);
- Teste de resposta a plasma (RPR)
- um estudo para o sinal de doenças sexualmente transmissíveis (VDRL);
- teste com soro não aquecido de toluidina vermelha (TRUST);
- Rastreio de Reagin (RST);
- Teste de refina de soro não refinado (USR).
Para o uso do TT, um antígeno de origem treponêmica é usado através da realização de tais estudos:
- imunoensaio enzimático (ELISA);
- hemaglutinação passiva (RPHA);
- imunofluorescência (RIF);
- imunotransferência;
- imunochemiluminescência (DIH);
- Ao lado do paciente, são realizados testes rápidos de PBT e RIBT para detectar a reação de imobilização quando o treponema pálido se manifesta.
Características de tratamento
Para que o tratamento da sífilis secundária dê resultado, é necessário realizar uma série de procedimentos:
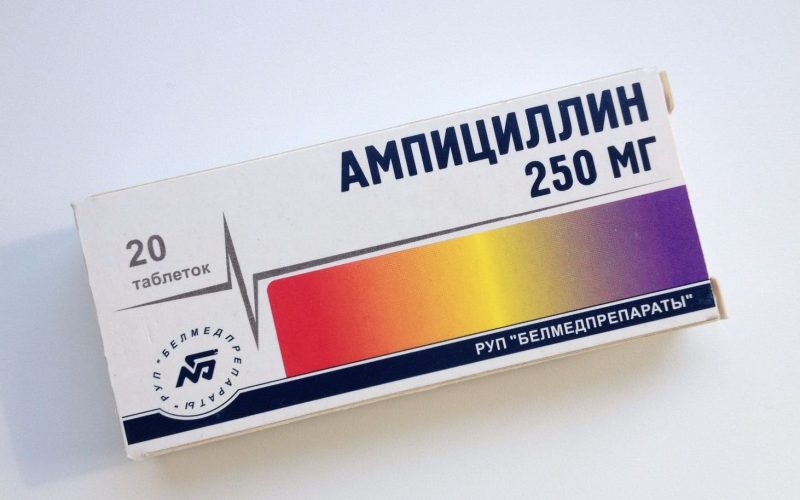
- Terapia antibiótica.Tendo em vista a sensibilidade do agente causador da sífilis aos antibióticos do grupo das drogas penicilinas, eles são utilizados para o tratamento da doença. Os mais comuns são Oxacilina, Carbenicilina, Ampicilina, Doxacilina. Eles podem ser facilmente absorvidos pelo sangue e rapidamente excretados do corpo. Para a eficácia de seu impacto, é necessário manter constantemente a concentração de medicamentos no sangue do paciente, no nível adequado. A injeção intramuscular é realizada a cada 3 horas por 24 dias. É aconselhável fazer isso em um ambiente hospitalar.
- Um método não específico de tratamento com imunoestimulantes (Pirroxan, Diucioron, Metirolacil, Levamisole). Vale a pena usar como uma injeção estimulantes biogênicos na forma de um extrato da placenta, humor vítreo, aloe. A terapia ultravioleta também é prescrita. Não desista da terapia vitamínica.
Uma doença sexualmente transmissível não pode ser curada imediatamente. O uso dos "meios milagrosos" anunciados que destroem o agente causador da sífilis com uma injeção pode complicar significativamente a terapia adicional.
Os efeitos perigosos da sífilis
A sífilis fresca secundária com tratamento inadequado ou recusa da terapia prossegue para o estágio seguinte - sífilis terciária.
A doença pode levar a uma série de consequências e complicações para a saúde:
- há uma ruptura da membrana mucosa na boca;
- colapsar o septo nasal e o palato duro;
- a voz está mudando;
- respiração perturbada;
- o processo de comer é complicado;
- às vezes ocorre perda de visão e audição;
- ossos e cartilagem na face são afetados, uma cavidade no nariz é formada.
O paciente pode ficar incapacitado ou morrer, pois órgãos vitais (coração, fígado, cérebro, vasos sanguíneos) estão envolvidos no processo de destruição.
Previsão e medidas preventivas
Para evitar a ocorrência da doença, é necessário ouvir as recomendações gerais dos especialistas:
- Evite relacionamentos íntimos casuais
- use preservativos de alta qualidade em qualquer forma de relação sexual;
- passar por exames sistemáticos no médico;
- faça exames regularmente para exames laboratoriais;
- Não entre em contato estreitamente com pessoas desconhecidas;
- manter itens de higiene pessoal em uso;
- Verifique a limpeza dos banheiros e toalhas nos hotéis.
Se houver uma pessoa com diagnóstico de sífilis no ambiente, não use seus pertences pessoais.
Uma forma de prevenção de emergência é realizada em caso de contato sexual desprotegido:
- é necessário lavar com uma solução de sabão;
- processar completamente os órgãos genitais e enxaguar profundamente com agentes anti-sépticos (Gibitan, Tsidipol, Miramistin);
- visite o banheiro e urine.
Em um futuro próximo, você deve consultar um venereologista com uma descrição detalhada da situação, pois os procedimentos acima não podem prevenir com precisão a doença.
Na primeira suspeita de infecção, entre em contato com um especialista para diagnóstico e para seleção individual de antibióticos em caso de confirmação da infecção.