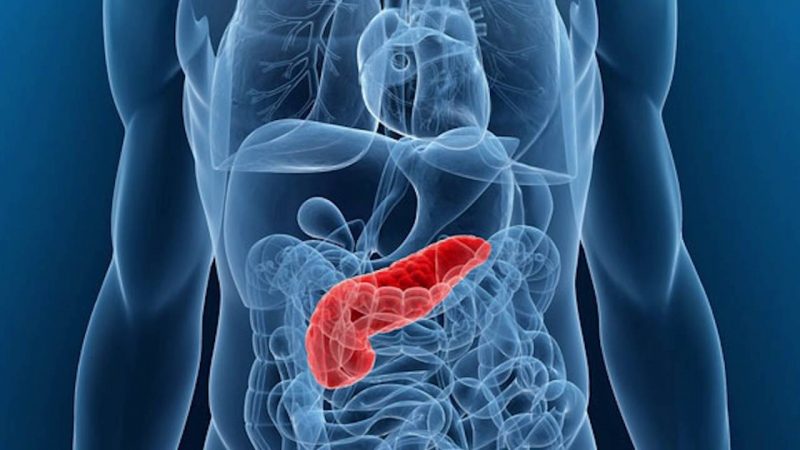
O pâncreas é um órgão importante que entra no sistema digestivo do corpo. Os processos inflamatórios nele sempre dão um quadro clínico pronunciado, acompanhado de dor, febre e manifestações de intoxicação. A pancreatite reativa é uma das patologias graves do pâncreas que causa complicações graves se houver perda de tempo com os sinais iniciais de inflamação.
Conteúdo material:
O que é pancreatite reativa?
O início da doença é resultado de um processo inflamatório pancreático asséptico agudo.
Essa patologia se manifesta no contexto de problemas do trato gastrointestinal com erros na dieta, humor alérgico do corpo e envenenamento tóxico. Mas, acima de tudo, essa reação do órgão do sistema digestivo se deve à presença de cálculos na vesícula biliar.
Uma característica desta patologia é o rápido desenvolvimento de sintomas clínicos após a ação de um fator negativo. E o mesmo rápido desenvolvimento reverso da doença com o início oportuno do tratamento em combinação com uma dieta terapêutica.
O mecanismo e as causas
A causa da pancreatite reativa pode ser várias doenças do sistema digestivo, como:
- hepatite viral;
- colecistite calculosa;
- cirrose do fígado;
- gastrite na fase aguda;
- discinesia biliar.
Além de doenças do trato digestivo, fatores que contribuem para o desenvolvimento de inflamação na glândula são:
- distúrbios alimentares sob a forma de abuso de alimentos gordurosos e fritos com proteínas;
- a presença de maus hábitos - uso de bebidas alcoólicas e tônicas fortes, refrigerantes coloridos, fumo;
- medicação prolongada e descontrolada;
- trauma abdominal fechado com subsequente dano ao tecido da glândula;
- envenenamento com venenos de várias origens;
- estresse crônico.
Processos negativos no pâncreas começam a ocorrer devido à ativação prematura de suas enzimas e sua ação agressiva no parênquima do órgão.
A estagnação do segredo ocorre devido à colelitíase. Na doença do cálculo biliar, pequenas pedras que caem no ducto biliar comum causam espasmo e irritação.
A estagnação do segredo acarreta danos às estruturas celulares da glândula devido ao efeito negativo de suas próprias enzimas nela. Como resultado de tais processos bioquímicos, muitos produtos de decomposição aparecem no sangue, o que provoca edema da glândula e intoxicação do corpo.
Os primeiros sinais de doença
A inflamação do pâncreas se desenvolve aguda e rapidamente, apenas algumas horas após a ação do agente tóxico.
Com a progressão, a doença em seu desenvolvimento passa por várias fases, manifestadas por vários sintomas clínicos:
- Fase enzimática. Sua duração é de 3 dias a partir do momento do início agudo da doença. Durante esse período, ocorre a formação de locais necróticos na glândula. No final deste período, um hiato luminoso aparece durante o curso da doença, caracterizado por uma diminuição dos sintomas clínicos com uma transição subsequente para o próximo estágio de desenvolvimento.
- Fase reativa. É formado a partir de 2 semanas da doença e é intermediário, manifestado pela formação de infiltrado parapancreótico.
- Fase de seqüestro. Desenvolve-se a partir de 3 semanas de doença e pode terminar em um de vários resultados. O primeiro é um resultado bem-sucedido, no qual há uma regressão de infiltrado e recuperação. Numa variante mais grave, formam-se cistos, mas sem supuração. A última opção é a mais difícil quando a condição do paciente é agravada pelo desenvolvimento de processos purulentos e sépticos que representam uma ameaça à vida.
Os primeiros sinais do desenvolvimento de pancreatite reativa incluem:
- peso no estômago;
- arrotos;
- náusea
- aumento da formação de gás;
- aumento da temperatura para valores subfebris.
A pancreatite aguda se manifesta por dor na cintura, cuja intensidade aumenta com a ingestão de alimentos.
A síndrome da dor, localizada no abdome superior, no hipocôndrio direito e esquerdo, com retorno às costas e nas omoplatas, se intensifica e se torna intolerável.
Sintomas da doença
Se não for prestada assistência médica oportuna, a doença progride rapidamente e os sintomas patológicos aumentam devido ao aumento da intoxicação do corpo.
Leia também:náusea depois de comer - causa
Com a intensificação da dor, aparecem as seguintes manifestações clínicas:
- vômitos misturados com bile e muco;
- palidez e frieza da pele;
- abaixando a temperatura corporal;
- aumento da frequência cardíaca;
- o desenvolvimento de hipotensão, isto é, uma diminuição da pressão sanguínea até um estado de desmaio.
No contexto do vômito, a síndrome da dor se intensifica, pois a tensão do abdome leva a um aumento da pressão intra-abdominal e a uma irritação adicional do pâncreas. Há sinais de exacerbação da patologia crônica do trato gastrointestinal, que pode se manifestar na ruptura do intestino, hipersalivação (aumento da salivação).
Importante! O aparecimento de uma síndrome da dor da cintura, acompanhada de sintomas dispépticos, requer a prestação mais rápida de cuidados médicos especializados.A automedicação nesse caso é inaceitável.
Medidas de diagnóstico
O diagnóstico de pancreatite reativa é baseado em queixas de pacientes, dados objetivos de exames, métodos laboratoriais e instrumentais.
Com as manifestações iniciais da patologia, os seguintes estudos fornecem o quadro mais informativo:
- análise geral de sangue e urina;
- coagulograma sanguíneo;
- bioquímica sanguínea com determinação do nível de enzimas pancreáticas;
- Ultrassom
- TC, RM;
- esofagogastroduodenoscopia;
- angiografia do tronco celíaco da aorta.
Em alguns casos, de acordo com as indicações, é realizada a laparoscopia diagnóstica, que permite diferenciar a pancreatite de outras patologias gastrointestinais.
Tratamento da pancreatite reativa em adultos e crianças
Por via de regra, os pacientes com este diagnóstico são hospitalizados. A principal tarefa de um médico no tratamento de uma condição aguda é o alívio de um ataque, a remoção da intoxicação do corpo, a inativação de enzimas pancreáticas com a normalização do fluxo de sua secreção.
O processo patológico pode se desenvolver não apenas em adultos, mas também em crianças, independentemente da idade, mesmo em bebês de até um ano. A pancreatite reativa em crianças em suas manifestações clínicas é semelhante ao curso da doença em adultos.
A causa do desenvolvimento da patologia pode ser uma infecção viral, desnutrição, transferência precoce da criança para alimentação de adultos. Nos bebês, o início da pancreatite é provocado por uma patologia congênita da estrutura anatômica da glândula e de seus ductos.
A clínica da doença em crianças manifesta-se pelos seguintes sintomas:
- dor no abdome superior;
- sintomas dispépticos - náusea, arroto, vômito;
- sinais de intoxicação;
- sintomas de um distúrbio intestinal - a constipação que aparece é substituída pela diarréia por uma descoloração das fezes, que fica amarela, caracterizada pela presença de muco e gordura;
- a urina fica escura e a pele fica amarela.
Leia também:arrotar depois de comer - causas e tratamento
Seios e recém-nascidos respondem à doença com choro e gritos periódicos e agudos. O aparecimento de qualquer sintoma da doença requer a consulta obrigatória de um pediatra, pois em crianças a doença, diferentemente dos adultos, é muito mais grave.
Terapia medicamentosa
O tratamento da pancreatite reativa em adultos é realizado de forma abrangente e inclui os seguintes medicamentos:
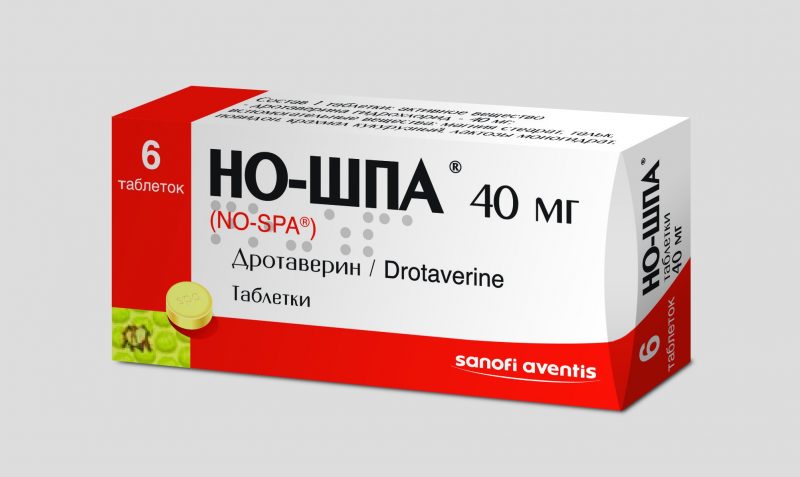
- Antiespasmódicos. No-Shpa, Drotaverin, Papaverin, Platifillin. Usado para aliviar o espasmo do esfíncter de Oddi, através do qual o segredo passa para o duodeno. Os medicamentos são administrados por via intravenosa ou intramuscular.
- Analgésicos. Pentalgin, acetaminofeno, Baralgin.
- Drogas carminativas. Espumisan, Meteospasmil, Duspatalin.
- Enzimas "Pancreatina", "Mezim", "Festal".
- Simbióticos para a restauração da microflora intestinal. "Bifido-Bak", "Laminolact".
- Antieméticos Motilium, Tserukal, Zofran.
- Medicamentos antibacterianos. Ampiox, Amoxicilina.
- Para remover a intoxicação - administração intravenosa de soluções: “Hemodez”, “Poliglucina”, “Disol”, “Trisol”.
O tratamento ativo iniciado oportunamente permite aliviar os sintomas negativos e impedir uma transição adicional da doença de uma fase para outra.
Receitas de medicina tradicional
Depois de interromper as manifestações agudas da pancreatite e melhorar a função da glândula, é possível usar receitas de medicina alternativa, mas apenas estritamente sob recomendação de um médico. O tratamento com ervas dá um bom efeito, mas apenas como um complemento ao tratamento principal.
Da medicina tradicional, os mais eficazes são:
- mistura da imortela;
- caldo de absinto:
- infusão de rosa mosqueta;
- infusão a partir da coleta de matérias-primas secas em partes iguais - estigmas de milho, celandine, raiz de dente de leão picada, violeta tricolor, anis, frutas, ave do alpinista.
Leia também:immortelle: propriedades medicinais e contra-indicações
Para preparar o caldo, despeje uma colher de sopa da matéria-prima em 200 ml de água e deixe ferver; depois, o fogo é reduzido e o caldo ainda é fervido por 30 a 40 minutos. Após o resfriamento e a filtragem, o remédio herbal está pronto para uso.
Para preparar a infusão, 15 g de matéria-prima seca são vertidos em um copo de água fervente e infundidos por 2 horas, de preferência em uma garrafa térmica. É tomado por recomendação de um curso especializado em uma dosagem determinada por um médico.
Método cirúrgico
O tratamento da pancreatite reativa aguda é realizado principalmente de forma conservadora. Mas, às vezes, em certas condições do paciente, é necessária intervenção cirúrgica por motivos de saúde.
O tratamento cirúrgico é realizado nos seguintes casos:
- com extensa necrose pancreática;
- com o desenvolvimento de complicações graves durante o processo, como formações císticas, fístulas, abscessos;
- a presença de um tumor maligno.
A questão da operação para remover a glândula é sempre resolvida levando em consideração as indicações e características individuais do corpo do paciente.
Nutrição por Pancreatite Reativa
A nutrição, com doença pancreática, desempenha um papel muito importante, pois qualquer erro na alimentação provocará uma exacerbação dos sintomas.
Para evitar consequências negativas, recomenda-se:
- a ingestão de alimentos é realizada em porções fracionárias e pequenas, até 7 vezes ao dia;
- o processamento de produtos é realizado apenas por cozimento ou vapor;
- excluir produtos defumados, enlatados, salgados e em conserva da dieta;
- implementar uma rejeição completa do uso de produtos de confeitaria, alimentos gordurosos, álcool;
- excluir o uso de café e chá fortes, bebidas carbonatadas tônicas e coloridas, sorvete, chocolate;
- dê preferência aos primeiros pratos com caldo de legumes ou fraco de carne dietética de frango, peru, vários cereais, ovos cozidos.
Fazer dieta para pacientes submetidos à pancreatite reativa torna-se constante até o final da vida.
Possíveis complicações e prognóstico para a recuperação
A pancreatite reativa é uma patologia grave que, com tratamento prematuro, pode causar várias complicações. No curso clínico do processo, distinguem-se complicações precoces e tardias, que se desenvolvem após alguns dias e após 2 a 3 semanas a partir das manifestações iniciais da doença.
As complicações precoces incluem:
- choque de dor;
- insuficiência hepática e renal;
- peritonite de natureza diferente;
- insuficiência cardíaca e respiratória.
As complicações posteriores se desenvolvem devido à ligação de uma infecção secundária.
Estes incluem:
- sangramento do trato digestivo;
- peritonite;
- sepse
- abscessos;
- formação de pseudocistos.
Se a pancreatite reativa prosseguir sem complicações, e o tratamento iniciado oportunamente fornecer um bom resultado com o desenvolvimento reverso dos sintomas da doença, o prognóstico será positivo tanto para a vida quanto para a incapacidade.
Com um curso complicado do processo, o prognóstico é desfavorável, uma vez que a doença leva à incapacidade ou morte persistentes, principalmente com alcoolismo crônico.
Prevenção
Para impedir o desenvolvimento de pancreatite reativa, é necessário aderir a certas medidas preventivas, que incluem as seguintes medidas:
- exclusão do uso de bebidas alcoólicas de qualquer tipo, além de fumar;
- tratamento oportuno de doenças gastrointestinais e prevenção de sua exacerbação;
- manutenção de nutrição adequada, evitando o uso de alimentos gordurosos, fritos e enlatados, exclusão da dieta de bebidas e alimentos que contenham corantes artificiais;
- evitar situações estressantes;
- praticar esportes;
- passar em um exame médico anual com o controle de exames laboratoriais e ultrassonografia dos órgãos abdominais.
Seguindo essas recomendações, você pode impedir o desenvolvimento de uma doença tão séria como a pancreatite reativa.